Сложности с паллиативной помощью, конечно, есть. Об этом говорят многочисленные свидетельства онкобольных и их родственников. Поправки, которые внесли в закон «О наркотических средствах и психотропных веществах», чтобы тяжелобольным стало проще приобрести получить обезболивающие, едва ли реализуются на практике. Но если онкобольным получить медицинские наркотики и паллиативную помощь очень трудно, но можно, то у неизлечимых больных с другими диагнозами шансов почти нет.
При этом от сильного болевого синдрома совершают самоубийства не только онкобольные и не только в Москве. 31 января 2015 года из-за невыносимых болей в спине покончил с собой житель поселка Слюдянка, один из выживших в авиакатастрофе 2006 года, которая произошла в аэропорту Иркутска. В конце 2014 года совершил суицид молодой сотрудник ППС города Балаково Саратовской области — за два года до этого он получил сильную травму позвоночника. В предсмертной записке полицейский написал, что устал бороться с болью. 10 февраля 2015 года в этом же городе от непереносимых сердечных болей застрелился пенсионер.

По словам Георгия Новикова, руководителя кафедры паллиативной помощи Московского государственного медико-стоматологического университета имени А. И. Евдокимова, от 700 000 до 1 000 000 жителей России нуждаются в паллиативной помощи. Две трети из них — люди с неонкологическими заболеваниями.
Так, облегчение страшной боли необходимо больным с синдромом диабетической стопы, бронхиальной астмой в терминальной стадии, аутоиммунными заболеваниями и последствиями тяжелых травм, страдающим боковым амиотрофическим склезором и другими неизлечимыми заболеваниями.
Получить рецепт на сильные обезболивающие таким людям крайне сложно. Попасть в хоспис — тем более. Большинство российских хосписов специализируются только на помощи больным с онкологией. Людям с другими заболеваниями и их родственникам приходится проходить еще больше кругов ада в попытке добиться от государственной медицины хоть какой-то поддержки.
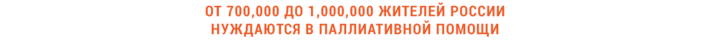
В этом плане показательна история Марии Ильиной, жительницы большого и относительно благополучного города Поволжского региона. Сейчас Мария находится под подозрением СК в том, что покупала медицинские наркотики — снять боль у тяжелобольной матери. СК уже почти полгода проводит проверку на основании жалобы главного врача районной больницы, к которой была прикреплена мать Ильиной. Мария очень боится, что на нее саму заведут дело по статье № 228 «Незаконное приобретение и хранение наркотических средств» и поэтому попросила нас до окончания проверки не публиковать ее персональные данные, номер поликлиники и фамилию главврача. Имя и фамилия девушки изменены.
Лидия Ильина, мать Марии, инвалид первой группы, тяжело болела почти 12 лет. За это время она перенесла несколько инсультов и инфарктов. Летом прошлого года Лидия стала чувствовать себя совсем плохо. Она не поднималась с постели, не могла даже повернуться на другую сторону. Три года назад у нее обнаружили опухоль в правом полушарии головного мозга, которая вызывала сильные мучения. Невролог сказал, что у опухоли доброкачественная природа и она появилась из-за инсультов.
«Она очень страдала, не могла есть и пить, я кормила ее из пипетки. У нее болело все тело. Врачи сказали: шансов, что мама выживет почти нет. Тогда я попыталась найти возможность хотя бы облегчить ее страдания», — рассказывает Мария. Терапевт заявил, что подобные решения имеет право принимать только главврач, поэтому за рецептом на обезболивающие для матери Мария обратилась к главному врачу поликлиники. «Главврач ответила, что таким больным как моя мама обезболивающие не выписывают и предложила ей пропить феназепам» — говорит Мария.

«По поводу опухоли нас отправили к неврологу. Он сказал, что опухоль головного мозга доброкачественная, безопасная и никаких болезненных ощущений вызывать не может. Онкобольной ее не признали, морфин нам не выписали, трамадол тоже», — добавляет Мария. Она обратилась в хосписное отделение одной из городских больниц. Там ей посочувствовали и сказали, что могут, в качестве исключения, принять маму на некоторое время в отделение, чтобы Мария передохнула, но давать обезболивающие не имеют права. Других служб паллиативной помощи в своем городе Мария не нашла. «Через интернет я связалась с онкологами, отправила снимки, они ответили, что видят признаки злокачественной опухоли. А главврач нашей поликлиники продолжала настаивать, что их нет и моя мама не нуждается в медицинских наркотиках и паллиативной помощи.
Маме становилось все хуже. Я ухаживала за ней одна, а еще работала и воспитывала сына. Невозможно было смотреть на страдания близкого человека, я устала. В какой-то момент вбежала к главврачу в кабинет и стала кричать, что если не получу обезболивающие законным образом, то найду их сама, куплю за любые деньги и мне плевать на юридические последствия. Грозила обратиться в прокуратуру. У меня была истерика, я не могла больше смотреть, как близкий человек страдает. Главврач восприняла сказанное всерьез и пошла на опережение», — рассказывает Мария. И действительно: медик пригрозила сообщить в прокуратуру, что Мария покупает и распространяет наркотические средства.

Лидия Ильина умерла 28 сентября 2014 года. Через неделю после ее смерти Марию вызвали в СК. Как оказалось, им сообщили, что Мария приобретала наркотики незаконным путем. «Следователи спрашивали меня: „Что, сама трамадолом травишься и мать на него подсадила? Знаешь, как на нем перекумариваться хорошо?“ Я все отрицала. У них нет никаких доказательств, что я вводила матери медицинские наркотики, даже если следствие сделает эксгумацию тела мамы, как планирует, они ничего не найдут». Проверка не прекращена до сих пор. Мария опасается, что даже при отсутствии состава преступления могут возбудить уголовное дело.
В конце сентября, незадолго до смерти матери, Мария обратилась в фонд помощи хосписам «Вера». Через несколько дней руководитель фонда Нюта Федермессер связалась с Марией, но к тому времени ее мамы уже не было в живых.
«Я слишком поздно узнала, что есть фонд, который помогает тяжелобольным людям и их родственникам. Я вообще мало знала о том, что такое паллиатив, пока не столкнулась с этой проблемой сама», — говорит Мария.
Паллиативная помощь стала самостоятельной отраслью медицины в 2011 году, когда был принят Закон № 323 «Об охране здоровья граждан». До этого оказанием и развитием паллиативной помощи занимались немногие энтузиасты. Например, Вера Миллионщикова, основательница Первого московского хосписа и мать Нюты Фельдмессер, Надежда Осипова, врач анестезиолог—реаниматолог и член президиума Российского общества по изучению боли, ее ученик Георгий Новиков, Марк Вайсман, онколог и доцент кафедры паллиативной медицины Московского государственного медико-стоматологический университета.

В 2013 году вышел приказ Минздрава о порядке оказания паллиативной помощи. Многие учреждения восприняли его как призыв к немедленному действию, но проблему это не решило.
«С одной стороны, хорошо, что теперь наша деятельность прописана в законе. И я могу, добиваясь соблюдения прав своих пациентов, объяснять чиновникам: это же паллиативная помощь, это же модно, — говорит Анна Сонькина, паллиативный врач в Московской службе помощи больным БАС (боковым амиотрофическим склерозом). — С другой, мы часто получаем из регионов письма, в которых врачи рассказывают: им велели открыть паллиативное отделение, а они понятия не имеют, что это такое и как должно работать».
Кроме того, по словам Сонькиной, врачи районных поликлиник в регионах, где открыли хосписы и паллиативные центры, стали отказывать тяжелым больным: «Главврачи поликлиник часто рассуждают так: если этот больной неизлечим, а в городе есть паллиативный центр, то надо его отправить туда. И их не интересует, что паллиативный центр находится очень далеко, им не важно, по каким стандартам он работает. Они рассуждают так: раз создали паллиативный центр, то надо всех, кто тяжело болен, отправлять туда — с глаз долой. А больному в этот конкретный момент не нужна паллиативная помощь, он пришел просто кардиограмму сделать», — говорит Сонькина.
Действительно, за два года в России значительно увеличилось количество хосписов и паллиативных отделений. Сейчас подобные учреждения созданы в более чем в 70 российских городах.
«Есть установка открыть во всех городах что-то паллиативное: кабинеты, отделения, центры. Везде что-то такое есть. У кого на что хватает денег и фантазии. В маленьких городах может быть одна паллиативная койка на больницу. Кто в этих отделениях и с какой целью находится на самом деле — это другой вопрос. Я знаю, что многие паллиативные отделения не получают лицензию на наркотическое обезволивание, а значит, в их деятельности нет особого смысла, потому что главная задача паллиативной службы — избавление от боли», — рассказывает Марина Придатченко, руководитель выездной службы БФ «Детский паллиатив».

Конечно, в России существуют хосписы и паллиативные службы, которые работают, по-настоящему. Например, Первый московский хоспис или детский хоспис в Казани, который открыл фонд Анжелы Вавиловой. Его учредитель — Владимир Вавилов, отец погибшей от рака девочки. Этот фонд существует на частные пожертвования, как и фонд «Детский паллиатив», при котором есть выездная служба. Его создала активистка Юлия Чечет — несколько лет назад наткнулась на журнальную статью о мальчике, который умер в мучениях, потому что районный онколог ушел в отпуск, и поняла, что не хочет мириться с подобным.
Но говорить о полноценной системе паллиативной помощи пока, к сожалению, не приходится.
По мнению Анны Сонькиной, проблема в том, что до принятия закона о паллиативной помощи не провели серьезного исследования: «ВОЗ предлагал Минздраву: давайте мы поможем понять, что мешает России обеспечить больных качественными препаратами для избавления от боли. И потом на основе этих данных выясним, что именно нужно изменить и какие законы принять. Но Минздрав от помощи отказался. Отсюда и берутся необоснованные решения: зачем увеличивать срок действия рецептов до 15 дней, если препарата в аптеках все равно нет. Проблема обезболивания и паллиативной помощи — это целый комплекс вопросов», — рассказывает Сонькина.
По ее словам, ситуацию осложняет и то, что среди врачей паллиативной помощи тоже нет согласия: «Нам надо объединить усилия в самых важных сейчас направлениях. Например, по-прежнему, большинство хосписов и паллиативных отделений принимают только онкологических больных. На мой взгляд, это неправильно. В обезболивании и социальном сопровождении нуждаются не только они», — говорит Сонькина.

Она подтверждает слова Марии Ильиной: если онкологическим больным получить рецепт на обезболивание очень трудно, то неизлечимым пациентам с другим диагнозом почти невозможно. Недавно ей удалось добиться получения рецепта на морфин для больного только после резолюции главного невролога Москвы. «Я сейчас работаю в организации, которая помогает людям с боковым амиотрофическим склерозом, — говорит Сонькина. — В поддержку больных этим заболеванием недавно проходил марафон обливания ледяной водой. Наши пациенты страдают от сильной одышки и удушья. Эти симптомы хорошо снимает морфин, но им этот препарат не выписывают. Закон этого не запрещает, но врачи боятся ФСКН и не берут на себя такой риск. Да, внесли поправки в закон. Но нам не нужны поправки, а нужен результат. Его нет, потому что выполнение закона не контролируют».
Еще одна проблема, с которой пришось столкнуться на пути создания эффективных хосписов и паллиативных отделений — финансирование по остаточному принципу и отсутствие специалистов.
«Когда мы услышали о сокращениях врачей, то даже обрадовались. Подумали, что они теперь придут к нам, чтобы получить специализацию в паллиативной помощи. Но нет, желающих как было, так и осталось очень мало. В сознании врачей паллиативная помощь это, видимо, очень тяжелое занятие», — считает Наталья Савва, директор БФ «Детский паллиатив» по научно-методической работе.

Несмотря на показательные попытки Минздрава стимулировать процесс создания хосписов, сотрудникам уже действующих учреждений приходится придумывать сложнейшие схемы, чтобы их пациенты получали то, что им положено по закону. Так, Лида Мониава, сотрудник фонда помощи хосписам «Вера» рассказывает, что им часто приходится с боем требовать от Департамента здравоохранения рецепты на обезболиваюе для детей. Например, летом прошлого года Лида написала в своем блоге об 11-летней девочке Алине из Киргизии, которую врачи выписали из больницы домой без рецепта на морфин. Алина страдала от очень сильных болей, которые другие препараты снять не могли. В сообщении Лида обратилась к Департаменту здравоохранения с просьбой обеспечить Алину инъекционным морфином, и власти пошли навстречу. Сейчас в фонд «Вера» обратилась за помощью мама другой маленькой девочки, москвички, которой районный врач отказал в медицинском наркотике: не счел болевой симптом достаточно сильным. И сотрудники фонда снова будут решать это вопрос вручную: просьбами, уговорами.
«Очень печально, что есть закон, наказывающий врача за рецепт на морфин без достаточных оснований, но нет закона, который бы заставил медиков нести ответственность за неоказание обезболивания», — подводит итог Лида.
Дарина Шевченко
Источник: Йод